Consentement éclairé
Un droit
Le consentement éclairé s’inscrit dans l’article 8 de la loi du 22 août 2002 relative aux droits du patient et respecte le code de déontologie médical et infirmier. Celle-ci précise que « le patient a le droit de consentir librement à toute intervention du praticien professionnel moyennant information préalable ».
En d’autres mots, vous avez le droit à une information claire, complète et adaptée sur votre état de santé, sa probable évolution, et les différents aspects de votre prise en charge.
Bien informés, vous serez à même de consentir librement à votre prise en charge et à participer aux décisions thérapeutiques qui vous concernent, ou a contrario d’exprimer explicitement votre refus. Ce refus peut être exprimé librement à tous moments de votre prise en charge. Néanmoins, assurez-vous de recevoir et de comprendre l’ensemble des informations sur les risques en cas de non-traitement.
L’absence de réponse ne constitue ni un consentement, ni un refus de votre part et ne peut être interprété. Vous avez le devoir d’exprimer explicitement votre consentement ou votre refus.
En pratique, quand votre consentement vous est-il demandé ?
En dehors des urgences vitales, votre consentement vous sera demandé lors de votre consultation, en amont de votre prise en charge pour un traitement ou un acte invasif et/ou de votre hospitalisation. Le médecin vous exposera les raisons médicales de votre hospitalisation pour un traitement, un examen, une anesthésie, une intervention chirurgicale ou tout acte invasif.
Chaque partenaire de soins vous informera clairement sur tout acte technique et/ou invasif prescrit ou réalisé : la durée et la fréquence du traitement ou de l’intervention, sa nature, son objectif, les contre-indications, et les conséquences possibles, et les alternatives.
Assurez-vous de les avoir bien comprises. Contactez votre médecin avant votre admission s’il vous reste des questions.
Suite à ces explications, votre médecin ou un membre du personnel soignant vous invitera à prendre connaissance du formulaire de consentement éclairé. Celui-ci atteste que vous avez été informés des raisons de votre hospitalisation ou de votre prise en charge pour tout acte invasif, et que vous autorisez les prestataires à vous délivrer les soins nécessaires à votre suivi diagnostique et thérapeutique.
Si tout est clair pour vous et que votre décision est prise, vous pouvez signer le formulaire directement lors de votre consultation. Vous avez également le droit à la réflexion et à emporter le document chez vous pour le compléter ultérieurement.
Au plus tard, votre consentement doit être complété et remis au moment de votre admission au personnel d’accueil. Ce document est indispensable à votre hospitalisation et votre prise en charge ne pourra débuter sans celui-ci, excepté en cas d’urgence vitale.
En cas d’oubli, un formulaire de consentement éclairé vous sera soumis par le personnel d’accueil lors de votre admission. Néanmoins, nous portons à votre attention que le personnel d’accueil n’est pas habilité à vous donner des informations médicales relatives à votre traitement, votre hospitalisation ou tout autre acte invasif. Ces informations médicales doivent vous être communiquées exclusivement par votre médecin ou le personnel médical.
Lors de votre séjour, le personnel soignant vérifiera que vous avez bien rempli le formulaire de consentement éclairé et vous invitera à le compléter dès que possible si ce n’est pas le cas.
Qui donne son consentement ?
En dehors des urgences vitales :
- le patient majeur donne lui-même son consentement, pour autant qu’il soit en pleine capacité de ses moyens et capable d’exprimer sa volonté. La capacité du patient à donner son consentement est laissée à l’appréciation du médecin.
À défaut, la loi sur les droits du patient désigne qu’elles sont les personnes pouvant valablement donner leur consentement en votre nom :- un mandataire désigné par écrit ;
- l’administrateur de la personne ;
- le représentant légal : l’époux cohabitant, le partenaire cohabitant légal ou le partenaire cohabitant de fait ;
- en ordre successif : un enfant majeur, un parent, un frère ou une sœur majeure du patient.
A défaut de la présence d’un représentant, ou en cas de conflit entre ceux-ci, c’est le médecin qui prendra les décisions en votre nom et dans votre intérêt à la suite d’un échange multidisciplinaire.
- Pour le patient mineur, y compris le nouveau-né, le consentement est donné par le(s) parent(s) exerçant l’autorité sur le mineur ou par son tuteur. L’accord d’un des deux parents suffit sauf si l’autre parent a expressément indiqué son refus, ou dans le cas d’un consentement à un prélèvement d’organe.
La loi stipule que sur présomption de bonne foi, chaque parent agit avec l’accord de l’autre lorsqu’il donne son accord pour la prise en soin de l’enfant. Ainsi l’accord d’un des deux parents suffit sauf si l’autre parent a expressément indiqué son refus, ou dans le cas d’un consentement à un prélèvement d’organe.
Suivant son âge, sa maturité et sa capacité de compréhension, le patient mineur qui est estimé apte, par le médecin, à apprécier raisonnablement ses intérêts peut marquer son consentement de manière autonome.
En cas de désaccord entre les parents ou entre les parents et le patient mineur, c’est le médecin qui prendra les décisions au nom du patient et dans son intérêt à la suite d’un échange multidisciplinaire. - Pour les enfants à naître, un consentement est donné par la mère ou par le co-parent responsable du mineur. Ce consentement sera recueilli lors des visites pré-partum chez le gynécologue ou à défaut le jour de la naissance.
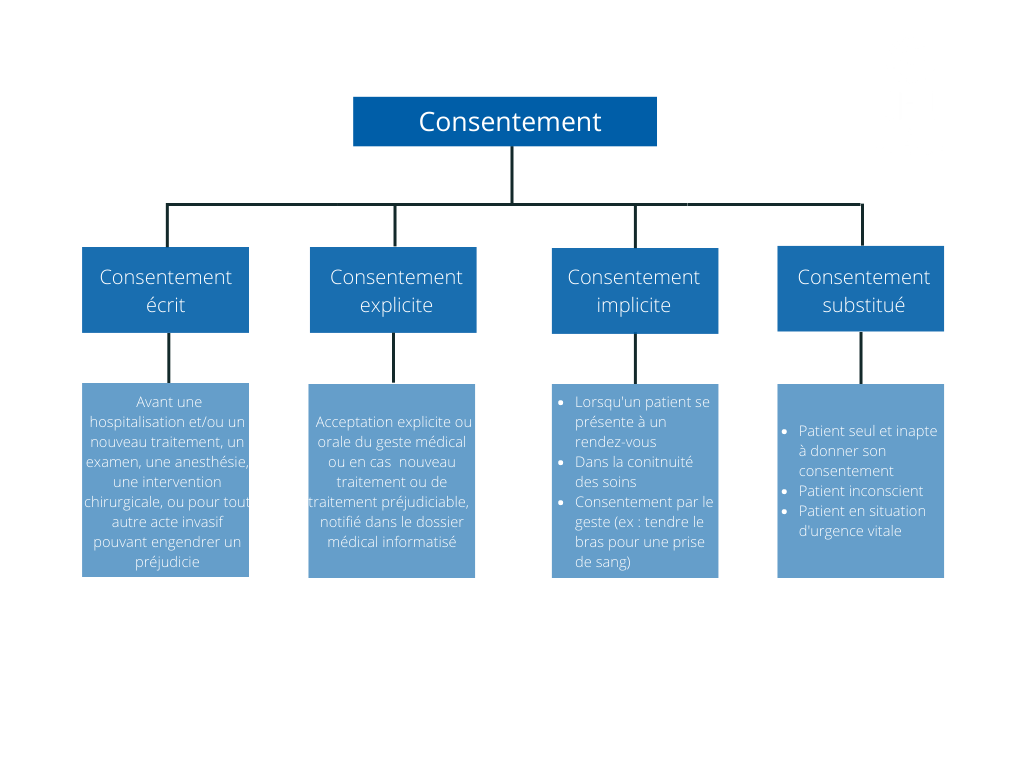
Les différents types de consentements
Le consentement doit être obtenu pour toute atteinte à l’intégrité physique, qu’il s’agisse des effets d’un médicament ou de tout acte invasif.
En pratique, en plus du consentement éclairé écrit qui vous est présenté en vue de votre admission pour une hospitalisation, tout acte médical ou administration de médicament est soumis à votre consentement. Il n’est cependant pas réaliste d’obtenir votre consentement écrit pour tous les gestes médicaux posés par l’équipe soignante tout au long de votre séjour, par exemple lors de la mise en place d’une nouvelle perfusion, lors du soin d’une plaie, etc. D’autres types de consentement sont alors recueillis :
Consentement éclairé en recherche clinique
Outre ces différents types de consentement, un consentement éclairé spécifique à la recherche clinique vous sera également soumis lorsque vous souhaitez participer à une étude clinique.
Dans le cadre de la recherche clinique, outre les consensus éthiques comme le Déclaration d’Helsinki ou les Bonnes Pratiques Cliniques, les lois belges précisent l’obligation d’un consentement éclairé ainsi que la teneur de l’information à fournir à la personne qui accepterait de participer à une recherche clinique et le traitement de ses données personnelles à des fins de recherche.
Ce consentement spécifique vous sera présenté et expliqué en détail par le coordinateur de l’étude si vous étiez amenés à participer à une étude clinique.
Pour plus de renseignements, consultez notre page dédiée à la « Recherche Clinique ».
Des questions à ce sujet ?
Le consentement éclairé s’inscrit dans la loi relative aux droits du patient. En cas de question vous pouvez vous adresser au service de médiation ou au Comité d’éthique du site hospitalier.
Médiation
- Site hospitalier de Dinant
- mediation.d@chuuclnamur.uclouvain.be
- 082.21.24.12
- Site hospitalier de Godinne
- mediation.g@chuuclnamur.uclouvain.be
- 081.42.30.30
- Site Sainte-Elisabeth
- mediation.se@chuuclnamur.uclouvain.be
- 081.72.04.49
Comité d’éthique
- Site hospitalier de Dinant
- comite.ethique.g@chuuclnamur.uclouvain.be
- 081.42.30.64
- Site hospitalier de Godinne
- comite.ethique.g@chuuclnamur.uclouvain.be
- 081.42.30.64
- Site Sainte-Elisabeth
- comite.ethique.se@chuuclnamur.uclouvain.be
- 081.72.07.64